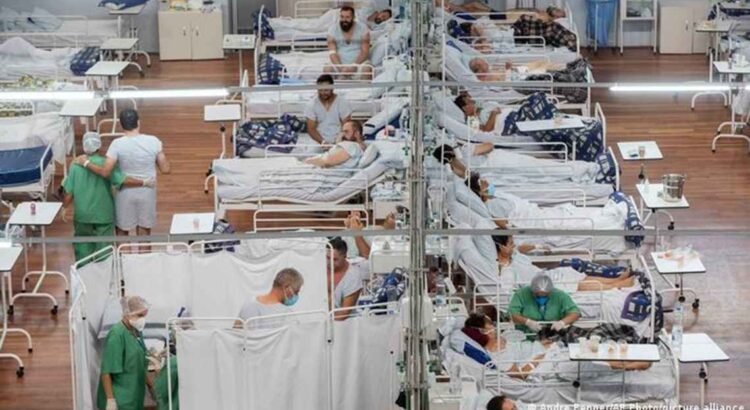
O fechamento prematuro de serviços de saúde afetou milhões de pacientes que estavam acostumados a serem acolhidos em hospitais e clínicas. Os tratamentos médicos foram interrompidos, os medicamentos escassearam e até conseguir uma consulta tornou-se uma odisseia. A telemedicina surgiu como alternativa ao sistema, mas ainda não convence totalmente pacientes nem médicos

Depois de ouvir a mensagem do presidente, a primeira coisa que Maribel Najarro fez, em 14 de março de 2020, foi conferir seus remédios. Cartelas de comprimidos, de diferentes tamanhos e formas, cremes e pomadas. Contou um a um e calculou que eram mais do que suficientes para suportar as duas semanas de confinamento que acabavam de ser decretadas no Peru.
Psicóloga, 30 anos, Maribel convive desde os seis anos com psoríase, uma doença de pele. Manchas vermelhas podem aparecer nos cotovelos, joelhos, couro cabeludo ou costas, mas se não seguir o tratamento, tornam-se escamosas, esbranquiçadas e, sobretudo, dolorosas. Todos os dias Maribel toma os remédios e passa os cremes. Uma rotina que, como fazia seu pai, ela deve seguir por toda a vida.
A pandemia chegou repleta de imprevistos para Maribel. A medida restritiva durou um mês e os remédios começaram a acabar. A inquietação e a ansiedade aumentaram à medida que sua caixa de medicamentos se esvaziava. Nunca imaginou que as restrições acabariam por se estender por mais de 100 dias.
Sem saber, em março de 2020 Maribel e milhões de pacientes latino-americanos começaram a atravessar meses de grandes desafios para conseguir um diagnóstico ou sustentar seus tratamentos. Nuri, na Venezuela, teve que interromper o dela contra o câncer de cólon; a mãe de Malena teve que suspender a cirurgia da vesícula biliar; Nicanor viajou por toda a Lima para conseguir a medicação psiquiátrica para seu filho, e Miriam continua visitando Caracas para obter algumas das 13 pílulas diárias que seu pai, Tomás, 89, precisa para controlar a doença de Parkinson, a depressão e a hipertensão.
São apenas alguns exemplos das consequências do colapso dos sistemas de saúde da América Latina, que já se mostravam frágeis: escassez e custos excessivos de medicamentos, impotência diante da falta de comunicação, adiamento de consultas médicas e até cancelamento de cirurgias. As respostas, incluindo a telemedicina para casos menos graves, até agora não satisfazem totalmente pacientes ou médicos.
Com a chegada da Covid-19, um mal que infectou e matou milhões de latino-americanos, o acesso à saúde obriga a percorrer um longo caminho de sofrimentos e frustrações. Seus efeitos são sentidos como um tapa na cara da classe média latino-americana, que, no melhor dos casos, perde o conforto e, em cenários mais complicados, fica sem emprego e sem cobertura médica.
É o que acontece com a equatoriana Cristina Mora, que perdeu o emprego e não conseguiu mais pagar as prestações de um empréstimo para comprar um veículo e, sobretudo, lutar contra a artrite reumatóide. Em pouco mais de um ano, não conseguiu mais um emprego formal. Também não conseguiu retomar o tratamento médico ou o mestrado por falta de dinheiro para pagar as mensalidades. “Em julho do ano passado fiquei desempregada e fui excluída de todos os serviços prestados pelo Instituto Equatoriano de Previdência Social”, conta. “Não continuei contribuindo por questões econômicas e perdi todos os benefícios, inclusive o acesso à saúde”.
Os mesmos golpes foram sentidos por mais de 1,2 milhão de colombianos que não podiam mais pagar seu seguro privado e ingressaram no sistema público de saúde em 2020, um aumento de 5% em comparação com as estatísticas pré-pandemia, de acordo com dados oficiais. Enquanto isso, no Equador, 269.000 pessoas ficaram sem a cobertura do Instituto de Previdência Social. Na mesma linha, os seguros médicos privados caíram 2,5% no Paraguai.
A frustração chegou a outros pacientes por causa dos adiamentos e cancelamentos de procedimentos cirúrgicos agendado com meses de antecedência.
Na Argentina, por exemplo, desde 2019 a mãe de Malena tinha uma cirurgia de vesícula marcada para o inverno de 2020. Não era urgente, mas era necessária. A data chegou no meio da pandemia e, como todas as atenções estavam voltadas para a Covid, não houve cirurgia. Em março de 2021, a saúde dela piorou. “Tinha que ir para a clínica, tomar soro e assim por diante. Em uma dessas ocasiões, disseram a ela que não iriam operá-la até que ela piorasse e não houvesse mais nada a fazer ”, diz a filha. Ela se sentia mal, estava de cama, não conseguia comer, vomitava, lhe doía a barriga, mas ela meio que conseguia viver assim”.
No entanto, em maio ela não aguentou mais passou por uma intervenção de urgência. Como o acesso aos hospitais era restrito, Malena não pôde ir à clínica para acompanhá-la.
Para outros, o problema tem sido de fornecimento.
Toda semana, Nicanor, 62 anos, dirigia 40 quilômetros em seu táxi para comprar ansiolíticos e antipsicóticos em uma farmácia do Ministério da Saúde para o filho, que sofre de transtorno bipolar. Se fosse a um particular, poderiam cobrar até US$ 200 por aquela medicação de consumo diário. Mas tudo mudou com a pandemia, quando, em suas palavras, Lima se tornou um “campo minado”.
No início de 2021, Nicanor encontrou uma placa colada na porta da farmácia central de Ministério da Saúde: “Produtos fora de estoque”. Nessa lista estava o carbonato de lítio. Não havia um único comprimido à venda. A equipe de atendimento só dizia que não sabiam quando voltariam a ter o remédio. “A receita era para três meses, mas me davam remédio para apenas um mês ou quinze dias. Estava ansioso. Eu me perguntava: ‘como consigo o resto?’”, recorda.
No meio dessa odisseia, Nicanor contraiu Covid-19. Sobreviveu, apesar de ser um paciente de risco para diabetes. Foi cuidado por seu filho doente e sua outra filha o substituiu na busca por medicamentos psiquiátricos. Há dois meses, ele voltou à rotina e, com efeito, não apenas encontrou novamente as restrições aos medicamentos, mas também um preço mais alto em certos produtos. “A diferença é enorme.” Suas frustrações parecem não ter fim.
“A classe média foi particularmente afetada pela Covid-19. Na saúde as consequências são marcantes: os sistemas privados ou com cobertura social ficaram sobrecarregados e muitos pacientes tiveram que ser tratados em hospitais públicos. A morbidade pela própria doença, o impacto psicológico e neurológico do confinamento e as dificuldades laborais foram talvez mais importantes na classe média do que em outros setores da população ”, resume Gerardo Zapata, vice-presidente da Federação Argentina de Cardiologia.
A pandemia reverteu anos de esforços e conquistas econômicas na região. Um estudo do Banco Mundial revelou que cerca de 21,6 milhões de pessoas deixaram a classe média em 2020 na região (medida pela renda per capita entre US$ 13 e US$ 70 por dia). A classe média, então, caiu de 38,4% da população que representava antes do coronavírus para 37,3%. Os programas de estímulo foram incapazes de compensar a queda acentuada de 6,5% no PIB regional como consequência direta das restrições.
Freio ao serviço, não à doença
A emergência prolongou o sofrimento de Nuri, uma venezuelana de 58 anos que sofre de câncer de cólon, com metástases no pulmão e no fígado. Luis Suárez, marido dela, não fez mais nada nestes meses do que tentar aliviar sua dor. “Não pudemos fazer uma tomografia axial porque declararam a pandemia e a consulta foi adiada. Esses oito meses sem consultas condenaram muitos pacientes à morte ”, diz Luis.
A espera também não resolveu a ansiedade por um tratamento que pudesse trazer algum alívio para sua esposa. Quando as consultas no hospital Padre Machado, em Caracas, foram retomadas, as filas começavam às 5h da manhã para um dos poucos plantões disponíveis. A paralisação do atendimento, incluindo seu tratamento de quimioterapia, afetou Nuri psicologicamente. “Tivemos que ir ao psiquiatra porque ela entrou em pânico. Desenvolveu uma mentalidade catastrófica e não conseguia dormir bem por causa da ansiedade ”, lembra ele.
Em geral, o atendimento médico para outras doenças foi interrompido em vários países e em alguns, como a Colômbia, apenas agora começou a ser normalizado. Durante o primeiro ano de Covid-19, por exemplo, no Chile, as consultas médicas na rede pública caíram de 12.734.399, em 2019, para 7.440.046 em 2020. No Equador, passaram de 1.067.000 consultas para 851.637 no mesmo período. Embora as informações de vários países não estejam disponíveis, é fato que serviços médicos não essenciais foram interrompidos e, também, que muitos pacientes deixaram de ir aos check-ups de rotina por medo de contágio.
Quais são as consequências do adiamento das consultas médicas? José Félix Oletta, ex-ministro da Saúde da Venezuela e médico internista, garante que “ao interromper tratamentos, não executar programas de prevenção de doenças crônicas nem fazer um diagnóstico precoce de doenças como o câncer, a consequência é que o prognóstico de vida desses pacientes pode se complicar”. E acrescentou: “Além disso, correm o risco de sofrer estresse pós-traumático e depressão, não só pela continuidade da crise no país, mas também pelas consequências das medidas desproporcionais aprovadas para o confinamento da população”.
A pandemia desacelerou a luta contra o câncer, mas a doença não parou. As mamografias, um estudo preventivo para o câncer de mama, caíram 60% no Chile entre março e agosto de 2020. Havia 127.800 mamografias não realizadas nesses meses, segundo um estudo da Universidade do Chile. Enquanto isso, a mortalidade por câncer cresceu no Equador: antes da emergência, a doença matava 14.000 pessoas por ano, mas em 2020 o número ultrapassou 15.000.
María Estela Galeano, 47 anos, tem câncer de mama. Ela mora em Itá, no Paraguai, com o marido e quatro filhos. Desde o diagnóstico, há três anos, fazia seu tratamento no Hospital Nacional de Itauguá, a 10 quilômetros de sua casa. Mas, durante a pandemia, o centro foi reconvertido para tratar pacientes graves de Covid-19. Para evitar o contato com o vírus, pacientes com câncer, como María Estela, foram transferidos para o Hospital San Pablo, na capital, Assunção, a 36 quilômetros de sua casa. Entre março e dezembro de 2020, ela e outras 200 mulheres com câncer de mama percorreram os dois hospitais para consultar mastologistas, psicólogos e nutricionistas.
“Foi um calvário ter câncer em plena pandemia. Era muito difícil fazer os exames em um lugar e me transportar a outro para a quimioterapia. Nisso, o coronavírus me pegou. Foi leve e consegui superar”, lembra.
“Agora, muitos dos meus colegas de doença estão com metástases porque interromperam os tratamentos. Por isso os médicos dizem que o tratamento do câncer deve ser pontual e certeiro”, resume María Estela.
Reportagem
Armando Altuve (Venezuela), Daniel Benítez (Venezuela), Renata Berra (Argentina), Romina Cáceres (Paraguai), Hugo Mario Cárdenas (Colombia), Lucía Castro (Argentina), Daniela Chueke Perle (Argentina), Leonardo Fuhrmann (Brasil), John Machado (Ecuador), Gil Luiz Mendes (Brasil), Pedro Izzo (Venezuela), Miriam Telma Jemio (Bolívia), Elizabeth Salazar (Peru), Patzzy Salazar (Venezuela), Macarena Segovia (Chile), Carlos Suniaga (Venezuela), Florencia Tuchin (Argentina)
–
Fonte: https://ponte.org/cicatrizes-da-pandemia-os-pacientes-esquecidos/
Deixe um comentário